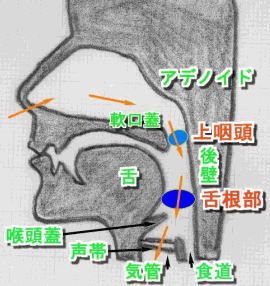
1-1.睡眠時無呼吸が疑われる症状 次の様な方は、無呼吸が疑われます。 [いびきが、ひどくて、] 目覚めが凄く悪い /居眠りが多い /絞首刑等の夢を見る / 夜間苦しくて目が醒める / 夜間のみ突然動悸がする / 夜、おしっこが近い / 睡眠中のみ、咳払いをしたくなる / 睡眠中の呼吸が不規則、浅く速い/ 息を吸う時、鎖骨の上が凹む。/"みぞおち"が凹んでいる(子供) 1-2.いびき・睡眠時無呼吸の原因 ・なぜ、いびきの音はなぜ出るか?・・口笛と同じ原理です。 周りが柔かく、狭い所を、空気が速く流れるからです。 ・なぜ、空気が速く流れるか?・・同じ量の空気を吸うと、 通り道が狭いので、その分、速度が速くなります。
1-3.無呼吸の体や生活への影響 ・(体)酸素の薄い状態に長く居るわけですから、慢性疲労その他の全身 への影響は、あります。特に、酸素が薄い分、たくさんの血液を 送らなければならない、(しかも自分自身にも酸素が少ない) 心臓には、大きな負担がかかります。同じ様に、肺や横隔膜にも 大きな負担がかかります。子供の場合は、みぞおちが凹みます。 更に詳しい説明は、関連サイト(他施設へのリンク)を御覧ください。 ・(生活) 睡眠不足からくる様々の症状がでます。起床時頭痛、眠気、 および、それによる活動性の低下、集中力低下、交通事故・・ ・(肥満の悪循環) 日中の活動性が低下するため、カロリーが余り、 肥満します。また、(本能的な所で)眠くて元気が出ないのは、 カロリー不足のせいではないか?と感じ、さらに、カロリーを取るようになり、 更に、肥満になります。肥満のため、無呼吸は更に悪化します。
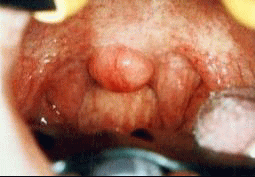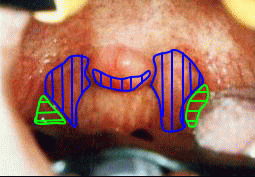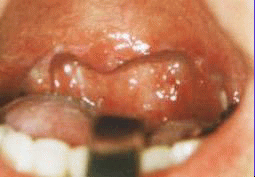
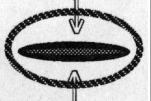
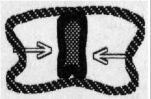
2.いびき・無呼吸時の 咽頭(のど)の様子
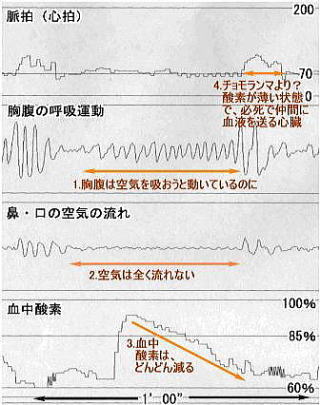
3.いびき・無呼 吸の検査 いびき・無呼吸の検査としては、(当科では)以下のようなことを行います。 3-1.初診時検査(外来検査) ・症状等の聞き取り:肥満度、睡眠体位(仰向け、横向き)、飲酒の習慣、 いびき(音、連続性)、無呼吸(長さ、頻度)、夜間に目がさめる頻度、 日中の症状(朝の頭痛、居眠り)、合併症(高血圧、不整脈、・・) ・診察:顎や首の形・扁桃腺や口蓋垂(のどちんこ)周囲の形・舌の観察 ・喉頭ファイバー(胃カメラに似ているが、かなり細い)での観察 空気の通り道に沿って、腫れ物がないか、どう狭くなりそうか観察します。 ”2.いびき・無呼吸の時の咽頭の様子”は、こうして撮影したものです。 ・画像診断(レントゲン写真やCT写真):顎の形や空気の通り道の広さを、 数値化します。CTは、最近、あまり撮っていません。 3-2.終夜睡眠ポリグラフィー(入院検査) 患者さんの都合が許せば、入院の上、実際に睡眠している時の、 いびき・無呼吸の状況や重症度を、測定します。 終夜睡眠ポリグラフィー検査とは、生体情報のセンサーを体に貼り、一晩寝て いただく検査です。センサーは、鼻と口の間(鼻や口からの呼吸の気流)、 のど仏の脇(いびき)、胸と腹の間(胸腹の呼吸運動)、左手小指(血液中の 酸素濃度・脈拍(心拍))に貼ります。大学病院レベルで睡眠時無呼吸を専門と している所は、さらに、脳波・眼の動き・筋肉の緊張・咽頭の気圧等も測定しています。 当科では、以下の日程で、検査を行っています。 1日目 夜 無治療の状態で、終夜睡眠ポリグラフィー検査(重症度判定) 2日目 午後 安定剤による睡眠状態で、睡眠中の空気の通り道の狭くなり方を 観察します。閉塞部が複数ある時は、その重症度差も調べます。 2日目 夜 圧可変型CPAP(治療用装具、”4.治療”参照)を装用して睡眠。 CPAPで改善することを確認し、適正CPAP圧推定する。 (患者様にとっては)CPAPの装用感を経験し、馴染めるかを確認。 マウスピース等を作成した場合は、その効果判定のために、もう一泊増えます。 それでは、終夜睡眠ポリグラフィーで得られたデーターを、見てみましょう。 最重症ではありませんが、重症に分類される症例です
4.重症度毎の治療の必要性 (解りづらっかたら、ここは、飛ばし読みしてください。) (数値は、研究者により差があります!。重症度は、Dr.太田の分類等を採用しました。) (1)言葉の意味 ・低換気(=低呼吸):換気量(呼吸時、出入りする空気の量)が、通常の半分 以下の状態が10秒以上続くこと。 ・無呼吸:10秒以上続く呼吸停止。 ・閉塞性睡眠時無呼吸症候群(OSAS):空気の通り道が狭くなって、おきるもの。 いびきを伴います。一般に多く気付かれれるのは、こちらです。 このページでの説明も、ほとんどはOSASに関してです。 ・中枢性睡眠時無呼吸症候群:脳からの呼吸しなさいという命令が、胸腹に 届かないため、おきるもの。基本的に、いびきを伴わない。 脳・神経系や心臓の病気、動脈硬化・加齢が原因です。 治療を必要とするものは、他の症状も、出ているかと思います。
(2)重症度分類 ・いびき症:いびきするが、低換気・無呼吸は無いか、あっても極わずか。 体への悪影響は、ほとんど無い。周囲の迷惑を考えれば治療すべき? ・睡眠時無呼吸症候群 ・軽症:1時間当たりの無呼吸数5回以上、または、低換気数10回以上。 (無呼吸数は、深夜、熟睡している時に多くなります。) 今すぐ、命にかかわる程ではありません。周囲の人も含めて、 日常生活に何らかの支障があれば、治療した方が良いでしょう。 ・中等症:1時間当たりの無呼吸数(又は、無呼吸〜低換気の数)が 20以上(研究者によっては10以上)。生命予後に影響します(早死する?)。 従って、治療すべきです。 ((無呼吸数が少なくても、低換気時間が長く、血液中の酸素低下の 時間が長い場合も、中等症〜重症に入ります。)) ・重症:1時間当たりの無呼吸〜低換気の数が40以上。または、 血液中の酸素が、正常の90%以下の時間が、一晩で45〜130分。 日常生活の支障(眠気等)が強く出るはず。治療すべきです。 CPAP(5.治療参照)も健康保険適応になります。 ・最重症:細かい数字は挙げません。”今すぐ危ない”ということです。 5.いびき・無呼吸の治療 当科では、上の”3.検査”(”2.様子”も参照してください)の結果を参考にし、 各治療法の、症状改善期待値や長短所を、患者さんに説明し、 概ね、下表に沿って、治療方針を決定します。 表内の略語は、表の下の、治療法の”具体的説明”を参照してください。 治療方針選択基準
治療法の具体的説明 保存的療法
手術的療法
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||


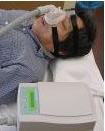 送気(加圧)装置につながった鼻マスクです。
送気(加圧)装置につながった鼻マスクです。